Η οσφυαλγία αν και συχνό φαινόμενο κυρίως στην ενήλικη ζωή, μπορεί να παρατηρηθεί και σε μικρότερες ηλικίες και μάλιστα, σε ολοένα αυξανόμενα ποσοστά.
Ο σύγχρονος τρόπος ζωής, που “επιβάλλει” την πολύωρη ενασχόληση με τα ηλεκτρονικά μέσα, την ανθυγιεινή διατροφή και την καθιστική ζωή έχει παίξει καθοριστικό ρόλο στην αύξηση των περιπτώσεων οσφυαλγίας στα παιδιά. Σε αυτό, έρχεται να προσθέσει η εντατικοποίηση των αθλημάτων και η υπερκινητικότητα που παρατηρείται στις ηλικίες αυτές, η οποία οδηγεί σε τραυματισμούς σπονδυλικής στήλης και κατά συνέπεια, πόνο στη μέση.
Ο συχνότερος τύπος οσφυαλγίας στα παιδιά είναι η αυτοπεριοριζόμενη μη ειδική οσφυαλγία (non-specific low back pain, αυτοπεριοριζόμενη = περνάει από μόνη της). Όμως, υπάρχουν και άλλα -συχνά επικίνδυνα- αίτια, όπως κάποιο νεόπλασμα οστικής προέλευσης, ένας όγκος νωτιαίου μυελού, λοιμώξεις από μικρόβια και ρευματολογικά νοσήματα.
Υπάρχουν κάποια χαρακτηριστικά συμπτώματα τα οποία μας προσανατολίζουν σε πιο σοβαρές παθήσεις, όπως είναι ο πυρετός, που υποδηλώνει φλεγμονή, ή η πρωινή δυσκαμψία, χαρακτηριστικό κάποιου ρευματολογικού νοσήματος. Για αυτό, θα πρέπει ο εκάστοτε γιατρός να λαμβάνει πλήρες ιστορικό και να διενεργεί σωστά τον φυσικό και απεικονιστικό έλεγχο, προκειμένου να ανιχνεύονται εγκαίρως τέτοιες καταστάσεις.

Ειδικά σε πολύ μικρές ηλικίες, κάτω των 5 ετών, ο πόνος στη μέση μπορεί να οφείλεται σε σοβαρά συστηματικά νοσήματα, οπότε χρειάζεται άμεση διερεύνηση
Κ. Κωσταβάρας, Νευροχειρουργός, ΙΑΤΡΙΚΟ ΚΕΝΤΡΟ ΑΘΗΝΩΝ
Συχνές ερωτήσεις
Πόσο συχνή είναι η οσφυαλγία στα παιδιά και σε τι διαφέρει από αυτή των ενηλίκων;
Υπολογίζεται πως 10-30% των παιδιών και των εφήβων έχουν παρουσιάσει οσφυαλγία κάποια στιγμή στη ζωή τους. Η επίπτωση είναι η ίδια και στα 2 φύλα.
Σε αντίθεση με τους ενήλικες, τα παιδιά βιώνουν πιο ήπιο πόνο στην πλειοψηφία των περιπτώσεων, και για αυτό σπάνια παραπονιούνται για τον πόνο στη μέση τους. Επιπλέον, τα συχνότερα αίτια εμμένουσας οσφυαλγίας στους ενήλικες είναι μηχανικά ενώ στα παιδιά προεφηβικής ηλικίας συνήθως κρύβεται κάποια οργανική παθολογία.
Η συχνότητα της οσφυαλγίας είναι ανάλογη της ηλικίας. Έτσι, παιδιά κάτω των 12 ετών έχουν βιώσει πόνο στη μέση σε ποσοστό 7%, ενώ μέχρι την ηλικία των 18 ετών, το ποσοστό ανέρχεται στο 50%.
Μεγαλύτερη πιθανότητα εμφάνισης έχουν οι νεαροί αθλητές, ενώ μικρότερη παρατηρείται σε άτομα με ιδιοπαθή σκολίωση.
Η ύπαρξη περιπτώσεων οσφυαλγίας στο οικογενειακό περιβάλλον του παιδιού αυξάνει τον κίνδυνο για το ίδιο, ενώ στην ενήλική ζωή, είναι πιο πιθανό να εμφανιστεί οσφυαλγία, αν έχει προηγηθεί κάποιο επεισόδιο σε παιδική ηλικία.
Ποιες είναι οι συχνότερες αιτίες παιδικής και εφηβικής οσφυαλγίας ;
Η αυτοπεριοριζόμενη μη ειδική οσφυαλγία (self limiting non-specific low back pain) είναι ο συχνότερος τύπος οσφυαλγίας στα παιδιά. Το αίτιο εδώ είναι ασαφές και υπάρχει αυτόματη ίαση της νόσου, ενώ μπορεί να ληφθεί ελαφριά συμπτωματική αγωγή για την ανακούφιση από τον πόνο.
Η παιδική οσφυαλγία μπορεί να οφείλεται και σε οργανικά νοσήματα, ειδικά σε πολύ μικρές ηλικίες (κάτω των 7 ετών). Για την καλύτερη κατανόηση της αιτιοπαθογένειας της νόσου, τα αίτια ταξινομούνται σε 4 κατηγορίες:
1. Μυοσκελετικές παθησεις: Αφορούν στη μυϊκή καταπόνηση και σε βλάβη των οστών και των μεσοσπονδυλίων δίσκων. Βασικός παράγοντας είναι η εντατικοποίηση των αθλημάτων και η υπερδραστηριότητα των παιδιών (κατάγματα από καταπόνηση- stress fractures). Ειδικές παθήσεις της κατηγορίας αυτής είναι :
α. Σπονδυλόλυση : Είναι η διακοπή της οστικής συνέχειας του σπονδύλου (ένα μικρό κάταγμα, σαν ράγισμα) μεταξύ των άνω και κάτω αρθρικών αποφύσεων. Συμβαίνει κυρίως στον 5ο οσφυϊκό σπόνδυλο και είναι αμφοτερόπλευρη. Η διάγνωση γίνεται με την μαγνητική τομογραφία και η θεραπεία συνίσταται στην ανακούφιση των συμπτωμάτων.
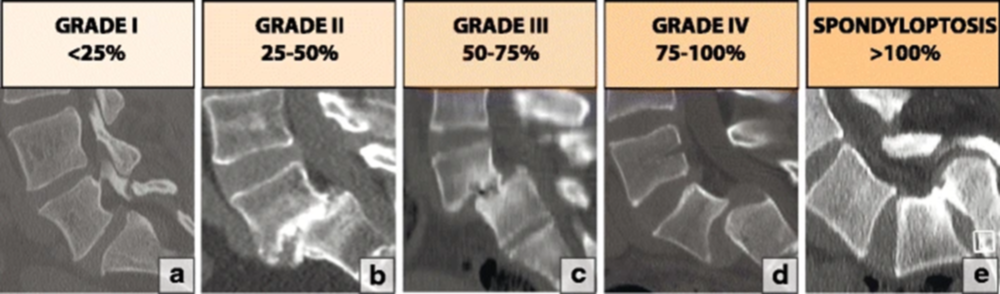
β. Σπονδυλολίσθηση : Είναι η μετατόπιση (ολίσθηση) ενός σπονδύλου πάνω στον υποκείμενο του. Μπορεί να είναι τραυματικής αιτιολογίας ή συνέπεια της σπονδυλόλυσης (ισθμική σπονδυλολίσθηση). Η διάγνωση τίθεται κλινικά και με μια ακτινογραφία ενώ η θεραπεία αποφασίζεται με βάση τις εξής συστάσεις:
• Σε ολίσθηση μέχρι 25% σε ασυμπτωματικά παιδιά, γίνεται παρακολούθηση με ακτινογραφίες κάθε 6 μήνες μέχρι τα 15 έτη και κάθε 1 χρόνο μέχρι τα 18 έτη. Δεν προτείνεται η αποχή από τα αθλήματα.
• Σε ολίσθηση από 26%-50% σε ασυμπτωματικά παιδιά, η παρακολούθηση ορίζεται η ίδια, όμως προτείνεται η αποφυγή αθλημάτων επαφής, το ποδόσφαιρο, η ρυθμική και η ενόργανη γυμναστική. Χρήσιμες κρίνονται οι ασκήσεις ενδυνάμωσης των κοιλιακών και των στηρικτικών μυών της οσφυϊκής μοίρας
• Σε ολίσθηση λιγότερο από 50% σε συμπτωματικό παιδί επιβάλλεται η χρήση κηδεμόνα, η εφαρμογή ασκήσεων ενδυνάμωσης και ο περιορισμός δραστηριοτήτων υπερέκτασης. Αν η συντηρητική θεραπεία δεν ανακουφίζει τον πόνο, τότε μπορεί να προτιμηθεί η χειρουργική επέμβαση (σπονδυλοδεσία)
• Σε ολίσθηση από 50% και πάνω, με ή χωρίς συμπτώματα, η αντιμετώπιση είναι χειρουργική.
γ. Κήλη µεσοσπονδύλιου δίσκου: Είναι πολύ πιο σπάνια στα παιδιά σε σχέση µε τους ενήλικες. Σε αρκετές περιπτώσεις, είναι ασυµπτωµατική, ακόμη και σε προχωρημένα στάδια. Η διάγνωση τίθεται με την μαγνητική τομογραφία η θεραπεία είναι αρχικά συντηρητική (φάρμακα, ασκήσεις, περπάτημα, κηδεμόνας) και στις ανθεκτικές περιπτώσεις χειρουργική (μικροδισκεκτομή).
2. Φλεγμονώδεις αυτοάνοσες διαταραχές πχ νεανική ρευματοειδής αρθρίτιδα ή αγκυλοποιητική σπονδυλίτιδα: Στις περιπτώσεις αυτές, χαρακτηριστικό σύμπτωμα είναι ο πυρετός (δέκατα) και η πρωϊνή δυσκαμψία. Επίσης ο πόνος (σε αντίθεση με τον συνήθη μυϊκό πόνο) υποχωρεί με την κίνηση και αυξάνεται στην ξεκούραση. Πολλές φορές οι ασθενείς ξυπνούν από πόνο τις ώρες μεταξύ 3 και 6 το πρωί. Εργαστηριακά, διαπιστώνονται αυξημένοι δείκτες φλεγμονής (TKE, CRP), ενώ η ακτινογραφία είναι συχνά αρνητική.
3. Νεοπλάσματα (όγκοι): Το οστεοειδές οστέωµα, το οστεοβλάστωµα, η ιστιοκυττάρωση Langerhans (ηωσινόφιλο κοκκίωµα) είναι κάποια από τα νεοπλάσματα οστικής προέλευσης που προκαλούν οσφυαλγία.
4. Παραμορφώσεις (κύφωση σε νόσο Scheuermann ή βαριάς μορφής σκολίωση. Σημειωτέον ότι οι ήπιες μορφές σκολίωσης δεν προκαλούν καθόλου πόνο)
Ποια συμπτώματα θα πρέπει να μας ανησυχούν;
Υπάρχουν κάποια χαρακτηριστικά συμπτώματα που θα πρέπει να μας κρούουν τον κώδωνα του κινδύνου, για την ύπαρξη σοβαρής υποκείμενης πάθησης.
Η οσφυαλγία σε πολύ μικρές ηλικίες, κάτω των 10 και ειδικά κάτω των 4 ετών, συνήθως παραπέμπει σε οργανική πάθηση και χρήζει άμεσης διερεύνησης.
Συστηματικά συμπτώματα όπως η ανορεξία, η απώλεια βάρους και η γενικευμένη κόπωση θυμίζουν νεόπλασμα, ενώ ο πυρετός παραπέμπει είτε σε λοίμωξη, είτε σε ρευματολογικό νόσημα.
Η οσφυαλγία κατά την ανάπαυση ή αυτή που αφυπνίζει το παιδί τη νύχτα παραπέμπει σε πιθανό νεόπλασμα και θα πρέπει να γίνεται ενδελεχής έλεγχος για τον αποκλεισμό καρκίνου οστικής προέλευσης ή όγκου του νωτιαίου μυελού.
Η ύπαρξη νευρολογικών συμπτωμάτων όπως η ακράτεια ούρων ή το μούδιασμα στα πόδια πιθανώς να υποδεικνύει μια κήλη μεσοσπονδύλιου δίσκου ή ιππουριδική συνδρομή και χρειάζεται έλεγχο με μαγνητική τομογραφία.
Πρέπει να τονιστεί πως το στρες του ενδοοικογενειακού και σχολικού περιβάλλοντος παίζει σημαντικό ρόλο στην εμφάνιση οσφυαλγίας. Για αυτό, θα πρέπει να διερευνώνται οι συνθήκες διαβίωσης του παιδιού και να υπάρχει συμβουλευτική- ψυχολογική υποστήριξη από ειδικούς.
Αν υπάρχει οικογενειακό πρόσωπο που παραπονιέται συχνά για τον πόνο στη μέση του, ένα ενδεχόμενο είναι η προσπάθεια μίμησης ή η αναζήτηση προσοχής από την πλευρά του παιδιού, με αποτέλεσμα το ίδιο να παραπονιέται χωρίς να πονάει πραγματικά.


Ποια είναι η διαγνωστική προσέγγιση;
Το πρώτο βήμα είναι το λεπτομερές ιστορικό. Θα πρέπει να διευκρινιστεί λεπτομερέστατα η εντόπιση του πόνου, η διάρκεια και ο χαρακτήρας του (έντονος-ήπιος, διάχυτος, διαξιφιστικός, με επέκταση ή χωρίς κ.α). Σημαντικό ερώτημα είναι το αν ο πόνος είναι πιο έντονος το πρωί και υποχωρεί με την κίνηση ή αν επιδεινώνεται με την φυσική δραστηριότητα. Αυτό θα καθορίσει αν οφείλεται σε μηχανικό ή φλεγμονώδες αίτιο δεδομένου πως στον φλεγμονώδη τύπο, ο πόνος αίρεται με την κίνηση. Θα πρέπει, επίσης, να δοθεί έμφαση στο οικογενειακό ιστορικό, καθώς η ύπαρξη ατόμου με οσφυαλγία στο οικογενειακό περιβάλλον αυξάνει τον κίνδυνο.
Έπειτα, σειρά έχει η αντικειμενική εξέταση, από την οποία δεν θα πρέπει να εκλείπει ο νευρολογικός έλεγχος.
Τέλος, παραγγέλεται εργαστηριακός και απεικονιστικός έλεγχος. Η απλή ακτινογραφία είναι η αρχική εξέταση και πρέπει να γίνεται:
• Σε κάθε παιδί μικρότερο των 4 χρονών που παρουσιάζει πόνο στη μέση για πάνω από 1 μήνα
• Σε παιδί ή έφηβο που ο πόνος στη μέση το αφυπνίζει
• Όταν συνυπάρχουν γενικευμένα συμπτώματα όπως πυρετός, απώλεια βάρους κλπ
Δεν πρέπει να ξεχνάμε πως στα παιδιά και στους εφήβους θα πρέπει να αποφεύγεται η έκθεση σε ακτινοβολία και οι ακτινογραφίες να γίνονται μόνο όποτε αυτό κρίνεται απαραίτητο για την σωστή διάγνωση.
Αν απαιτείται περαιτέρω διερεύνηση θα πρέπει να γίνεται μαγνητική τομογραφία, η οποία αποτελεί την καλύτερη εξέταση για τον έλεγχο του νωτιαίου μυελού, των νεύρων, πιθανής δισκοκήλης, μόλυνσης ή όγκου.
Το σπινθηρογράφημα (bone scan) προτιμάται σε περιπτώσεις μόλυνσης, όγκων και κακώσεων που δεν εντοπίστηκαν στην απλή ακτινογραφία, ενώ η αξονική δεν χρησιμοποιείται τόσο συχνά λόγω της έλλειψης ειδικότητας και της μεγάλης δόσης ακτινοβολίας.
Ο εργαστηριακός έλεγχος θα πρέπει να περιλαμβάνει γενική αίματος, ταχύτητα καθίζησης και CRP (C αντιδρώσα πρωτεΐνη) και γίνεται σε περιπτώσεις πόνου σε πολύ μικρά παιδιά, παιδιά που παρουσιάσουν νυκτερινό πόνο ή έχουν γενικευμένα συμπτώματα (κόπωση, πυρετό κ.α). Στόχος είναι ο αποκλεισμός φλεγμονής και νεοπλασμάτων όπως το λέμφωμα ή η λευχαιμία. Σε υποψία ρευματολογικού αυτοάνοσου νοσήματος προσθέτουμε την HLA-B27, τον ρευματοειδή παράγοντα (RF) και τα αντιπυρηνικά αντισώματα (ANA).
Σε ποιόν γιατρό θα πρέπει να απευθυνθώ για την παιδική οσφυαλγία;
Η αρχική εκτίμηση του παιδιού γίνεται πάντα από τον Παιδίατρο. Από κει και πέρα, θα χρειαστεί και η εξέταση από γιατρό με ειδίκευση στη σπονδυλική στήλη. Οι έφηβοι πχ 16 ετών μπορούν να εξεταστούν και από Νευροχειρουργό ή Ορθοπεδικό.
